Lic. Pablo Policastro- Kinesiólogo Fisiatra UBA- CMP, FMSC, SFMA
Coordinador Depto. Docencia KINÉ- Kinesiología Deportiva y Funcional
policastropablo@yahoo.com.ar
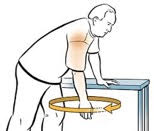
Los ejercicios pendulares (EP) son una de las intervenciones más populares a lo largo de los años en el campo de la rehabilitación, ya sea por elección de los kinesiólogos o por indicaciones médicas.
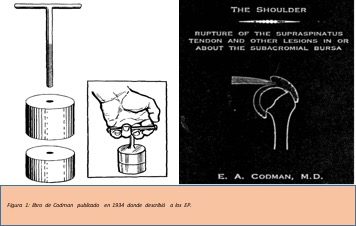
Fueron descriptos por Codman, histórico cirujano de hombro en la década pasada (Figura 1). Originalmente indicados para pacientes cursando el período posoperatorio (POP) de manguito rotador (MR) y luego extrapolado a otros cuadros clínicos. Este autor indicaba EP a sus pacientes luego de realizar la cirugía argumentando diferentes beneficios, como la descoaptación de la articulación glenohumeral (GH), promover la movilización precoz, favorecer la homeostasis articular y evitar el espasmo articular, entre otros.(1) Diversas asociaciones terapéuticas se le han atribuido a los EP, sin embargo, la literatura actual conlleva a replantearnos muchos de estos posibles beneficios, objetivo que persigo en este breve comentario.
¿Pueden relajar al músculo evitando el espasmo?
Se entiende que cuando un paciente cursa un período de inmovilización justificada por una lesión ósea, luxación o una cirugía, este debe iniciar el movimiento en el miembro afectado de forma progresiva debido a la inhibición muscular y a las consecuentes restricciones del rango de movimiento (ROM). Para lograr esto, muchos profesionales de la ortopedia optan por los EP. Ellsworth y colaboradores (cols) realizaron un estudio de 26 participantes con diferentes cuadros clínicos de hombro, donde aplicaron EP con variaciones de pesos (Figura 2) evaluando la actividad electromiográfica (EMG) del trapecio superior, supraespinoso e infraespinoso en el hombro lesionado, y utilizando como control al hombro contralateral sano. Los resultados demostraron que en las 4 modalidades, la activación EMG de los 3 músculos fue mayor en los hombros lesionados que en los sanos.(2) Si bien el dolor es una variable que puede condicionar a este tipo de estudios, y que además podría ser diferente dependiendo las características individuales de cada paciente, la utilización de EP con el objetivo de evitar el espasmo muscular podría ser controversial.

¿EP descoaptan la articulación glenohumeral?
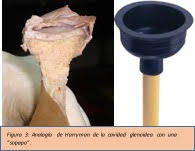
Así como el MR es clave para la estabilidad GH, otros mecanismo pasivos como la forma de la cavidad glenoidea son igual de importantes. Harryman ejemplificó por medio de una teoría la importancia de la forma de la glena. Él decía que esta presentaba una similitud a una “sopapa” (Figura 3), la cual combinada con el líquido sinovial generaría un efecto de presión negativa evitando la descoaptación GH al recibir en el miembro una fuerza de tracción.(3) Akkaya y cols. realizaron un estudio prospectivo en pacientes con Síndrome de Fricción Subcroamial donde midieron la distancia acromiohumeral, funcionalidad y dolor comparando dos variedades distintas de EP. Ambos grupos presentaron mejorías a las 4 semanas en estas dos últimas variables, sin embargo, no hubo correlación positiva con la distancia acromiohumeral.(4) Si bien este trabajo presenta algunas limitaciones metodológicas como no presentar un grupo control, sus resultados combinándolos con el concepto de Harryman invitan a dudar si realmente estamos logrando la descoaptación de la articulación GH en los EP.
¿En qué casos podríamos utilizarlos?
La Sociedad Americana de Terapistas de Hombro y Codo recomienda EP en situaciones clínicas donde se tenga que reclutar al MR en grados menores, como por ejemplo, en los POP recientes de dicha estructura, ya que en promedio la actividad EMG no debería superar al 15% de la contracción voluntaria isométrica máxima.(5) Sin embargo, Long y cols. demostraron que estos porcentajes pueden variar incluso llegando a valores altos no recomendados para estadíos POP si la técnica no es adecuada, es decir, no utilizando los músculos del tronco para iniciar el movimiento, así como también llevando al miembro afectado a altos grados de ROM.(6)
En conclusión, la literatura con respecto a los EP no es abundante aunque si controversial. Muchos de los beneficios propuestos por Codman podrían no ser reales. A pesar de eso, ciertos autores sugieren utilizarlos como una forma de movilidad precoz, sobre todo en los casos de POP recientes de MR.(7) La evidencia nos invita a dudar acerca de las diferentes intervenciones que realizamos en nuestra práctica diaria. En mi opinión, creer no es lo mismo que saber.
Bibliografía:
- Codman EA. The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions In or About the Subacromial Bursa. Boston, MA: Thomas Todd Co; 1934. https://www.shoulderdoc.co.uk/section/609
- Ellsworth AA, Mullaney M, Tyler TF, McHugh M, Nicholas S. Electromyography of Selected Shoulder Musculature During Un-weighted and Weighted Pendulum Exercises.N Am J Sports Phys Ther. 2006 May;1(2):73-9.
- Gibb TD, Sidles JA, Harryman DT 2nd, McQuade KJ, Matsen FA 3rd. The effect of capsular venting on glenohumeral laxity. Clin Orthop Relat Res. 1991Jul;(268):120-7.
- Akkaya N, Akkaya S, Gungor HR, Yaşar G, Atalay NS, Sahin F. Effects of weighted and un-weighted pendulum exercises on ultrasonographic acromiohumeral distance in patients with subacromial impingement syndrome. J Back Musculoskelet Rehabil. 2017;30(2):221-228.
- Thigpen CA, Shaffer MA, Gaunt BW, Leggin BG, Williams GR, Wilcox RB 3rd. The American Society of Shoulder and Elbow Therapists’ consensus statement on rehabilitation following arthroscopic rotator cuff repair. J Shoulder Elbow Surg. 2016 Apr;25(4):521-35.
- Long JL, Ruberte Thiele RA, Skendzel JG, Jeon J, Hughes RE, Miller BS, Carpenter JE. Activation of the shoulder musculature during pendulum exercises and light activities. J Orthop Sports Phys Ther. 2010 Apr;40(4):230-7.
- Kuhn JE. Exercise in the treatment of rotator cuff impingement: a systematic review and a synthesized evidence-based rehabilitation protocol. J Shoulder Elbow Surg. 2009 Jan-Feb;18(1):138-60.